فهرست مطالب درمان پیودرما گانگرنوزوم
درمان پیودرما گانگرنوزوم: راهنمای جامع و بهروز
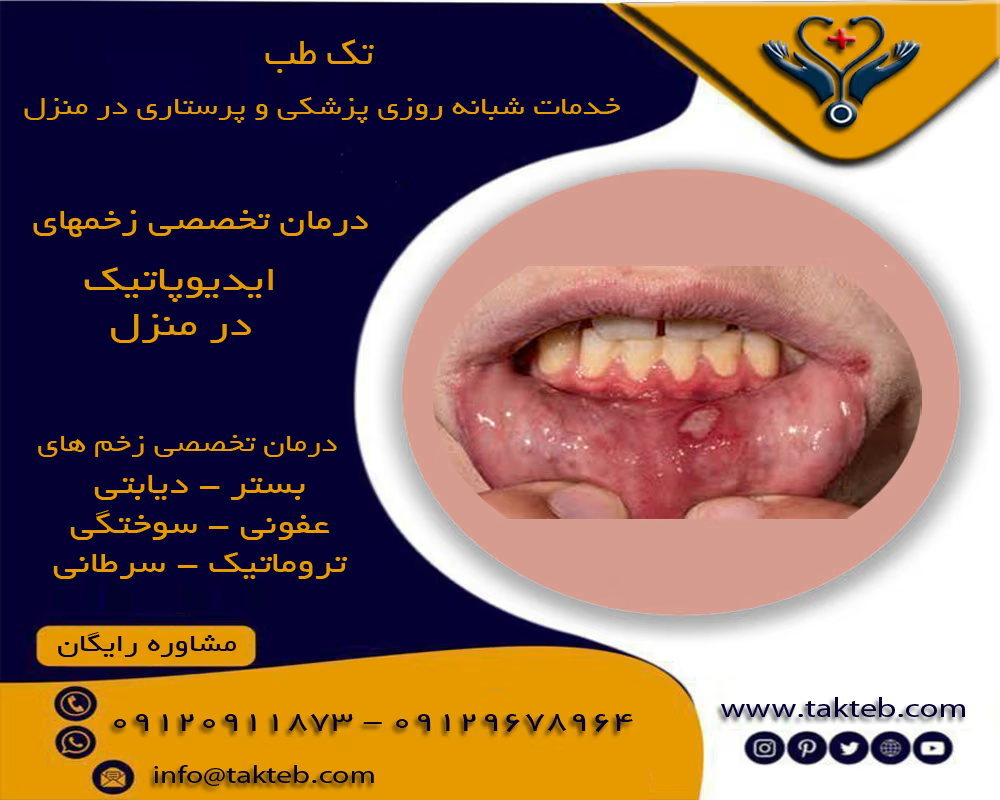
درمان پیودرما گانگرنوزوم (Pyoderma Gangrenosum – PG) یکی از چالشبرانگیزترین موضوعات در درماتولوژی است، زیرا این بیماری پوستی نادر و التهابی نیاز به رویکرد سریع و چندجانبه دارد. پیودرما گانگرنوزوم با زخمهای دردناک، سریعالپیشرفت و حاشیه مشخص شناخته میشود و اغلب با بیماریهای سیستمیک همراه است. هدف اصلی درمان پیودرما گانگرنوزوم کاهش التهاب، کنترل درد، جلوگیری از گسترش زخم و دستیابی به بهبودی کامل است. با پیشرفتهای پزشکی تا سال ۲۰۲۵، گزینههای درمانی متنوعتری در دسترس است که نتایج بهتری ارائه میدهند.
اصول کلی درمان پیودرما گانگرنوزوم
**درمان پیودرما گانگرنوزوم** بر اساس شدت بیماری، اندازه زخم، وجود بیماری زمینهای و پاسخ بیمار به درمان اولیه تعیین میشود. درمان معمولاً ترکیبی از مراقبت موضعی و داروهای سیستمیک است. نکته کلیدی: اجتناب از دبریدمان جراحی تهاجمی، زیرا پدیده پاترژی میتواند زخم را بدتر کند. درمان زودرس میتواند از عوارض مانند اسکار شدید یا عفونت ثانویه جلوگیری کند.
مراقبت موضعی در درمان پیودرما گانگرنوزوم
مراقبت موضعی بخش مهمی از **درمان پیودرما گانگرنوزوم** است، بهویژه برای زخمهای کوچک یا به عنوان مکمل درمان سیستمیک: – پانسمانهای مرطوب و غیرچسبنده (هیدروکلوئید، فوم یا آلژینات) برای حفظ محیط مرطوب و جذب ترشحات. – کورتیکواستروئیدهای موضعی قوی مانند کلوبیتازول یا تزریق داخل ضایعه تریامسینولون برای کاهش التهاب محلی. – تاکرولیموس موضعی (پماد ۰.۱%) در موارد مقاوم یا برای صورت و نواحی حساس. – پانسمانهای حاوی نقره یا عسل پزشکی برای کنترل عفونت ثانویه.
تعویض پانسمان باید ملایم و با حداقل تروما انجام شود.
کنترل درد و مراقبتهای حمایتی
درد شدید یکی از ویژگیهای اصلی بیماری است. در **درمان پیودرما گانگرنوزوم**، مسکنهای خوراکی (NSAIDs، اوپیوئیدهای ضعیف مانند ترامادول) یا حتی گاباپنتینوئیدها برای درد نوروپاتیک استفاده میشود. بالا نگه داشتن اندام، کمپرس سرد ملایم و تغذیه مناسب (پروتئین بالا، ویتامین C و زینک) به بهبود کمک میکند.
درمان سیستمیک پیودرما گانگرنوزوم
برای زخمهای متوسط تا شدید، درمان سیستمیک ضروری است. **درمان پیودرما گانگرنوزوم** اغلب با داروهای ایمونوساپرسانت شروع میشود:
خط اول درمان پیودرما گانگرنوزوم
کورتیکواستروئیدهای خوراکی (پردنیزولون ۰.۵-۱ mg/kg/day) یا سیکلوسپورین (۳-۵ mg/kg/day) مؤثرترین گزینههای اولیه هستند و در بیش از ۷۰ درصد موارد پاسخ سریع میدهند. درمان پالسی با متیلپردنیزولون وریدی برای موارد حاد شدید استفاده میشود.
خط دوم و درمانهای پیشرفته
در موارد مقاوم یا برای کاهش عوارض کورتیکواستروئیدها: – بیولوژیکهای مهارکننده TNF-α مانند اینفلیکسیماب (۵ mg/kg در هفتههای ۰، ۲ و ۶) یا آدالیموماب – بهویژه در بیماران با IBD همراه. – مهارکنندههای IL-1، IL-17، IL-23 یا IL-36 (مانند spesolimab که در سالهای اخیر تأیید شده). – مهارکنندههای JAK (توفاسیتینیب یا آپاداسیتینیب) که نتایج امیدوارکنندهای در موارد مقاوم نشان دادهاند. – ایمونوساپرسانتهای دیگر مانند مایکوفنولات موفتیل، آزاتیوپرین یا متوترکسات برای درمان نگهدارنده.
درمان پیودرما گانگرنوزوم همراه با بیماری زمینهای
حدود ۵۰ درصد موارد پیودرما گانگرنوزوم با بیماریهای سیستمیک همراه است. **درمان پیودرما گانگرنوزوم** در این موارد شامل کنترل بیماری اصلی است: – در IBD: درمان با بیولوژیکها اغلب همزمان زخم پوستی را بهبود میبخشد. – در آرتریت روماتوئید یا اختلالات خونی: درمان بیماری زمینهای اولویت دارد.
پیشآگهی و پیشگیری از عود
با **درمان پیودرما گانگرنوزوم** مناسب، اکثر بیماران به بهبودی کامل میرسند، اما اسکار cribriform شایع است. عود در ۲۰-۳۰ درصد موارد رخ میدهد. پیگیری منظم، اجتناب از ترومای پوست و درمان نگهدارنده طولانیمدت ضروری است.
**درمان پیودرما گانگرنوزوم** نیاز به همکاری نزدیک با متخصص پوست، روماتولوژیست یا ایمونولوژیست دارد. تشخیص زودرس و شروع سریع درمان کلید موفقیت است. اگر علائم مشکوک دارید، فوراً به پزشک مراجعه کنید تا از پیشرفت بیماری جلوگیری شود.

چگونه از ایجاد زخم گانگرنوزوم یا ایدیوپاتیک جلوگیری کنیم؟
- رعایت بهداشت شخصی: شستشوی مکرر دستها و استفاده از ضدعفونیکنندهها میتواند به کاهش خطر عفونت و زخمهای پوستی کمک کند. افراد باید از تماس دستهای آلوده با زخمها پرهیز کنند.
- مدیریت بیماریهای مزمن: بیماریهایی مانند دیابت و بیماریهای عروقی میتوانند خطر بروز زخمها را افزایش دهند. کنترل قند خون، فشار خون و سایر عوامل خطر میتواند به
پیشگیری از زخمها کمک کند.
- پیشگیری از زخمهای فشاری: تغییر موقعیت بدن به طور منظم، استفاده از تشکهای ویژه و مراقبت از پوست میتواند به جلوگیری از زخمهای فشاری در افرادی که به مدت طولانی در بستر هستند، کمک کند.
- تغذیه مناسب: تغذیه متعادل و غنی از ویتامینها و مواد معدنی میتواند به تقویت سیستم ایمنی و بهبود فرآیند ترمیم زخم کمک کند.
- آموزش و آگاهی: آموزش افراد در مورد نحوه مراقبت از زخمها و شناسایی علائم عفونت میتواند به پیشگیری از بروز عفونتها و زخمهای جدی کمک کند.
درمان زخم ایدیوپاتیک در حالت کلی
- تمیز کردن و ضدعفونی کردن زخم: اولین گام در درمان زخمها، تمیز کردن آنها با آب و صابون یا محلولهای ضدعفونیکننده است. این کار به کاهش بار باکتریایی و جلوگیری از عفونت کمک میکند.
- استفاده از پانسمان مناسب: پانسمانهای استریل و مناسب برای زخمها باید انتخاب شوند. این پانسمانها باید قابلیت جذب ترشحات و جلوگیری از ورود میکروارگانیسمها را داشته باشند.
- درمان با آنتیبیوتیکها: در صورت بروز عفونت، پزشک ممکن است آنتیبیوتیکهای مناسب را تجویز کند. این داروها میتوانند به صورت خوراکی یا تزریقی مصرف شوند و در کنترل عفونت مؤثرند.
- مدیریت درد: استفاده از مسکنها برای کنترل درد و التهاب در زخمها میتواند به بهبود کیفیت زندگی بیمار کمک کند.
- جراحی: در موارد شدیدتر یا زمانی که عفونت به عمق بافتها نفوذ کرده باشد، ممکن است نیاز به جراحی باشد. این شامل تخلیه آبسه و حذف بافتهای مرده است.
- مراقبتهای منظم از زخم: تعویض منظم پانسمان و بررسی وضعیت زخم توسط پزشک یا پرستار برای جلوگیری از عفونتهای ثانویه ضروری است.
- تغذیه و مکملها: مصرف غذاهای غنی از پروتئین، ویتامین C، روی و سایر مواد مغذی میتواند به فرآیند بهبودی زخم کمک کند. در برخی موارد، مصرف مکملهای غذایی تحت نظر پزشک نیز مفید است.
نکات مهم درباره زخمهای ایدیوپاتیک
- تشخیص علت دقیق زخم ایدیوپاتیک میتواند چالشبرانگیز باشد و نیاز به ارزیابی دقیق توسط متخصص دارد.
- درمان زخمهای ایدیوپاتیک معمولاً یک فرآیند طولانیمدت است و نیاز به صبر و تعهد بیمار دارد.
- درمانهای خانگی مانند استفاده از روغنهای گیاهی یا ضمادهای سنتی توصیه نمیشود و بهتر است تحت نظر پزشک یا متخصص زخم درمان انجام شود.
درمان زخم بصورت تخصصی در منزل تهران
کادر درمانی کلینیک زخم تک طب در تهران از پزشکان متخصص، پرستاران آموزش دیده و تیمی مجرب تشکیل شده است که به صورت فرد محور و با در نظر گرفتن شرایط عمومی بیمار، بهترین برنامه مراقبتی و درمانی را ارائه میدهند. ارزیابی دقیق زخم، کنترل عفونت، دبریدمان، استفاده از پانسمانهای پیشرفته و در صورت نیاز، مشاوره تغذیه و رواندرمانی بخشی از خدماتی است که در این مرکز ارائه میشود.
درمان زخم بویژه در موارد مزمن یا پرخطر مانند زخمهای بیماران دیابتی یا سالمندان، به تخصص، صبر و دانش روز نیاز دارد. درمانگاه شبانه روزی تک طب زیر نظر متخصصین این امکان را فراهم کرده تا بیماران با اطمینان از کیفیت خدمات، در مسیر درمانی هدفمند و اصولی قرار گیرند.
زخم و درمان آن را در سایر منابع مطالعه کنید
زخم در دانشنامه ویکی پدیا
فیزیولوژی زخم از انستیتو بین المللی سلامت
مدیریت زخم های غیر عادی
سوالات متداول درمان زخم ایدیوپاتیک در منزل
زخم ایدیوپاتیک چیست و چرا ایجاد میشود؟
آیا زخم ایدیوپاتیک در منزل قابل درمان است؟
علائم زخم ایدیوپاتیک چیست؟
درمان زخم ایدیوپاتیک در منزل تک طب چگونه انجام میشود؟
چند جلسه طول میکشد تا زخم ایدیوپاتیک بهبود یابد؟
آیا تک طب برای زخم ایدیوپاتیک تجهیزات خاص دارد؟
هزینه تقریبی درمان انواع زخم در منزل تهران
هزینهها تقریبی و بر اساس تعرفههای سال ۱۴۰۴ میباشد. قیمت نهایی بسته به اندازه زخم، مواد مصرفی، تعداد جلسات و فاصله مکانی متفاوت است. برای قیمت دقیق تماس بگیرید.
درمان زخم بستر (زخم فشاری)
هزینه هر جلسه تقریبی: ۶۰۰,۰۰۰ تا ۱,۲۰۰,۰۰۰ تومان
شامل ارزیابی درجه زخم (۱ تا ۴)، شستشو، دبریدمان، پانسمان پیشرفته (هیدروکلوئید، فوم، نقره) و آموزش تغییر وضعیت بیمار.
درمان زخم دیابتی (پای دیابتی)
هزینه هر جلسه تقریبی: ۷۰۰,۰۰۰ تا ۱,۵۰۰,۰۰۰ تومان
شامل کنترل عفونت، دبریدمان بافت مرده، پانسمانهای مرطوب پیشرفته، آفلودینگ (کاهش فشار) و هماهنگی با متخصص غدد.
درمان زخم عروقی (وریدی یا شریانی)
هزینه هر جلسه تقریبی: ۶۵۰,۰۰۰ تا ۱,۳۰۰,۰۰۰ تومان
شامل کمپرستراپی، پانسمانهای مخصوص وریدی، بهبود گردش خون و کنترل ادم با بانداژهای فشاری.
درمان زخم پس از جراحی
هزینه هر جلسه تقریبی: ۵۰۰,۰۰۰ تا ۱,۰۰۰,۰۰۰ تومان
شامل برداشتن بخیه (در صورت نیاز)، شستشو، پانسمان استریل و پیشگیری از عفونت محل جراحی.
درمان زخم سوختگی درجه ۱ و ۲
هزینه هر جلسه تقریبی: ۶۰۰,۰۰۰ تا ۱,۲۰۰,۰۰۰ تومان
شامل خنکسازی، پانسمانهای ضدچروک (سیلیکونی، نقره)، مرطوبکننده و پیشگیری از اسکار هیپرتروفیک.
درمان زخم عفونی مزمن
هزینه هر جلسه تقریبی: ۸۰۰,۰۰۰ تا ۱,۶۰۰,۰۰۰ تومان
شامل کشت زخم، آنتیبیوتیک موضعی، دبریدمان آنزیمی یا جراحی، پانسمانهای ضدمیکروبی پیشرفته.
وکیومتراپی (درمان با فشار منفی)
هزینه هر جلسه تقریبی: ۱,۵۰۰,۰۰۰ تا ۲,۵۰۰,۰۰۰ تومان
استفاده از دستگاه وکیوم قابل حمل برای زخمهای عمیق و مزمن، تعویض پانسمان وکیوم و مانیتورینگ.

چقدر این پست مفید بود؟
با کلیک روی ستاره ها به این نوشته امتیاز دهید
امتیاز میانگین 5 / 5. تعداد امتیازات: 3
هنوز امتیازی ثبت نشده! اولین نفری باشید که به این پست امتیاز می دهید.